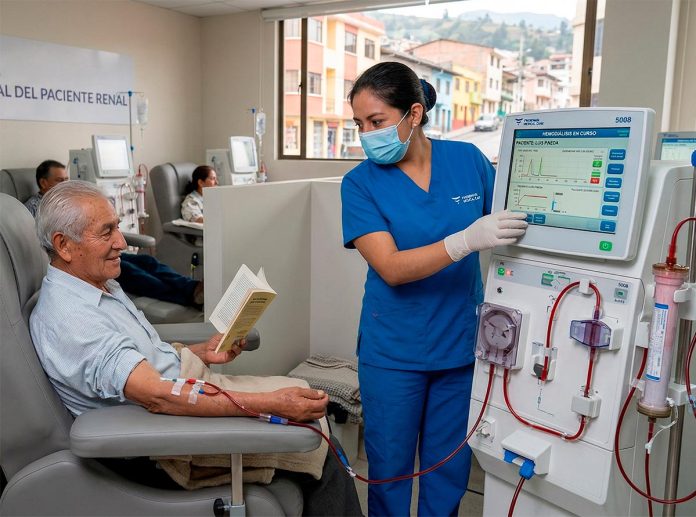
La enfermedad renal crónica (ERC) afecta a cerca del 11% de los adultos en Ecuador, constituyendo una “epidemia silenciosa” impulsada mayoritariamente por otras condiciones como la diabetes y la hipertensión. Esta patología representa una crisis de salud pública emergente que no solo eleva la mortalidad, sino que presiona el presupuesto sanitario del país.
Javier Vázquez. El Dr. Fredy Gustavo Paredes Cuenca, ha dedicado su carrera profesional a la Cirugía Abdominal, así como al tratamiento de pacientes con enfermedad renal avanzada, haciendo énfasis en la promoción de estrategias preventivas y la educación sanitaria comunitaria. A través de su labor en atención sanitaria, docencia e investigación, el Dr. Paredes aboga por un cambio de paradigma en el abordaje de la ERC en Ecuador, pasando de una atención reactiva centrada en la diálisis de emergencia a un modelo proactivo basado en la detección temprana, el control riguroso de factores de riesgo y la coordinación efectiva entre niveles de atención. Por lo que ha llevado a delante un proyecto de investigación en la UTPL denominado “Manejo Integral de la Enfermedad Renal Crónica e Insuficiencia Renal en la Población Lojana” en el que ha venido trabajando por 3 años y medio, al que se han ido sumando colaboradores.
Pregunta (P): La enfermedad crónica es una realidad en Ecuador, ¿pero realmente le prestamos la atención que se merece?
Respuesta (R): Hablamos de una patología que afecta los riñones, órganos vitales sin los cuales no podemos vivir. Es fundamental que todos comprendamos esto.
Los riñones pueden deteriorarse de diferentes maneras y en distintos grados. Cuando mencionamos enfermedad renal crónica, nos referimos al estadio más avanzado del daño renal. Existen etapas iniciales en las que la función renal se va deteriorando progresivamente. Por ejemplo está la insuficiencia renal aguda, donde la filtración no es adecuada pero es reversible; puede volver a la normalidad. Luego tenemos la insuficiencia renal crónica, un deterioro prolongado por más de tres meses de la función principal del riñón que es filtrar la sangre.
El riñón no solo filtra, elimina toxinas y productos de desecho del metabolismo (proteínas, grasas, carbohidratos), regula electrolitos y el equilibrio hídrico. Pero además produce hormonas vitales desde una estructura llamada aparato yuxtaglomerular. Dos de estas hormonas son fundamentales: la renina, que regula la presión arterial junto con otras sustancias, y la eritropoyetina, que estimula a la médula ósea la producción de glóbulos rojos, glóbulos blancos y plaquetas.
P: ¿Cómo se llega a ese punto? ¿Cuáles son las vías o factores de riesgo más frecuentes en Ecuador?
R: Un problema grave es que las etapas iniciales son prácticamente asintomáticas o presentan signos muy generales: piel descamativa y oscurecimiento; ligero aumento de presión arterial, cansancio, disminución de fuerza muscular. Síntomas que fácilmente se atribuyen al estrés o al ejercicio, no a una enfermedad renal. Por eso los diagnósticos suelen ser tardíos.
La prueba clave es la medición de creatinina en sangre, un marcador de la función renal. Es un examen básico que debería formar parte de cualquier chequeo médico de rutina. Para evaluar con mayor precisión, también se mide la filtración glomerular, que indica el porcentaje exacto de función renal que conserva el paciente.
En Ecuador, el 11% de la población padece enfermedad renal crónica, siendo la quinta causa de muerte prematura en adultos. Representa el 11% del presupuesto nacional en salud. En Loja, según nuestros estudios, afecta al 8% de la población, aunque existe subregistro por diagnósticos tardíos.

Los principales factores de riesgo en adultos son la hipertensión arterial y la diabetes mellitus, agravados por el consumo de alcohol y tabaco, la automedicación, el bajo consumo de agua y el hipotiroidismo. Pero también existen factores como nacer prematuro o con bajo peso, estos incrementan el riesgo de desarrollar esta enfermedad en la adultez. Los cálculos renales también son un factor de riesgo por obstrucción que daña en forma progresiva el sistema urinario, desde el sitio de obstrucción hasta la porciones superiores que incluye a los riñones.
P: Cuando se llega a etapa terminal ¿la diálisis es el único tratamiento?
R: En etapa terminal se requieren tratamientos de reemplazo renal para suplir la función de filtración. El tratamiento más conocido, aunque no es el único ni el más aconsejable dependiendo de la situación del paciente, es la hemodiálisis. La sangre circula por un circuito externo y pasa a través de un filtro artificial que la limpia la sangre antes de retornar al cuerpo. Existe también la hemodiafiltración, que usa filtros más selectivos para eliminar toxinas específicas y controlar mejor el volumen de líquidos.
Aunque hay que tener en cuenta que según los protocolos internacionales, la primera opción debe ser la diálisis peritoneal. Consiste en introducir un líquido en la cavidad abdominal que mediante osmosis se transfieran las toxinas al líquido introducido, el mismo que luego se extrae al cabo de 4-6 horas en la modalidad de diálisis peritoneal ambulatoria continua o la modalidad automatizada que puede permanecer toda la noche o en periodos cortos de tiempo. A nivel económico, esta opción es la asequible, lo que representar menor costo que la hemodiálisis.
Pero estos tratamientos solo reemplazan la función de filtración. Las hormonas que el riñón ya no produce deben administrarse externamente a través de eritropoyetina inyectable para combatir la anemia, suplementos para regular calcio y fósforo, entre otros.
P: ¿Cuál es la esperanza de vida una vez iniciado el tratamiento?
R: En promedio, alrededor de diez años en hemodiálisis. Pero muchas muertes no son por la enfermedad renal en sí, sino por complicaciones derivadas de infecciones graves por defensas bajas debido a la administración inadecuadamente de eritropoyetina, o sangrados crónicos microscópicos que generan anemia severa por pérdida no perceptible de glóbulos rojos.
P: ¿Qué consejos básicos daría para cuidar nuestros riñones?
R: Es necesario tener una hidratación adecuada. Por lo general se recomienda ingerir entre 30-50 ml de agua por kilo de peso ideal (no real, para evitar sobrecarga en personas con obesidad). Una persona de 70 kg necesitaría entre 2.1 y 3.5 litros diarios en condiciones normales. Tener en cuenta que el exceso de agua puede causar complicaciones como edemas; mientras que la falta de líquidos concentra toxinas en sangre.
Evitar automedicarse, ya que analgésicos, antiinflamatorios, antibióticos e incluso vitaminas D, C en exceso pueden dañar los riñones. Los fármacos deben ajustarse según la función renal. Una dosis que se toma tres veces al día en personas sanas podría reducirse a una cada 48-72 horas en pacientes con daño renal. Esto solo lo determina un médico.
Mantener bajo control la hipertensión y diabetes, evitar alcohol y tabaco, reducir peso si tiene obesidad, y limitar consumo de alimentos ultraprocesados con colorantes artificiales que pueden dañar los túbulos renales.
También evitar ejercicio extremo sin preparación. El esfuerzo desmedido libera proteínas musculares que pueden obstruir los riñones.